Spis treści
Co to jest kardiomiopatia z niescalenia?
Kardiomiopatia z niescalenia, znana również jako LVNC (niescalenie mięśnia lewej komory) lub kardiomiopatia gąbczasta, to dość rzadka choroba serca. Jest efektem nieprawidłowego rozwoju mięśnia sercowego w okresie życia płodowego, co prowadzi do występowania hipertrabekulacji lewej komory. To zjawisko skutkuje tworzeniem się głębokich przestrzeni pomiędzy beleczkami sercowymi, co z kolei osłabia funkcje serca.
W konsekwencji mogą wystąpić:
- arytmie,
- w niektórych przypadkach niewydolność serca.
Kardiomiopatia z niescalenia ma także charakter dziedziczny, dlatego lekarze często zalecają, by bliscy krewni osoby z tą chorobą poddali się badaniom genetycznym.
Objawy zazwyczaj pojawiają się w dzieciństwie lub we wczesnej dorosłości; do najczęstszych z nich należą:
- zmęczenie,
- duszność,
- bóle w klatce piersiowej.
W celu diagnostyki korzysta się z echokardiografii oraz różnych technik obrazowania, które umożliwiają dokładną ocenę struktury serca oraz funkcji lewej komory. Szybkie rozpoznanie kardiomiopatii z niescalenia jest niezwykle ważne, ponieważ pozwala zredukować ryzyko wystąpienia poważnych problemów kardiologicznych.
Jak kardiomiopatia z niescalenia dziedziczy się?
Kardiomiopatia z niescalenia (LVNC) przekazywana jest głównie w dwóch głównych wzorcach:
- autosomalnie dominująco,
- autosomalnie recesywnie.
Oznacza to, że choroba może powstać w wyniku obecności jednego lub obu alleli związanych z mutacjami w określonych genach. Różnorodność genetyczna tej kardiomiopatii wskazuje, że przeróżne mutacje mogą prowadzić do podobnych symptomów. Dlatego właśnie badania genetyczne odgrywają kluczową rolę w ocenie ryzyka, jakie niesie ta choroba dla rodziny pacjenta.
Osoby z historią kardiomiopatii w swoim drzewie genealogicznym powinny zastanowić się nad konsultacjami z genetykiem. Tego typu działania mogą pomóc w oszacowaniu potencjalnego ryzyka dziedziczenia. Warto również zauważyć, że osoby noszące mutacje w genach, takich jak:
- PKP2,
- TMEM43,
- mogą być bardziej podatne na rozwój LVNC.
To sprawia, że kardiomiopatia z niescalenia często obserwowana jest w przypadkach rodzinnych, co sugeruje wyższe ryzyko wśród krewnych. Zrozumienie mechanizmów dziedziczenia tej choroby umożliwia wczesne rozpoznanie problemu oraz minimalizowanie jego konsekwencji. Takie działania mają korzystny wpływ na rokowania nie tylko pacjentów, ale i ich bliskich.
Jakie są przejawy kardiomiopatii z niescalenia?
Objawy kardiomiopatii z niescalenia (LVNC) mogą przybierać różne formy. Jednym z najbardziej widocznych jest niewydolność serca, która objawia się:
- dusznością,
- zmęczeniem,
- obrzękami spowodowanymi osłabieniem funkcji tego organu.
Ponadto, chorzy mogą doświadczać arytmii, takich jak:
- migotanie przedsionków,
- częstoskurcz komorowy,
co zwiększa ryzyko powikłań zatorowych. Interesujące jest, że niektórzy pacjenci w ogóle nie odczuwają żadnych dolegliwości. Diagnoza LVNC często jest stawiana przypadkowo, na przykład w trakcie badań echokardiograficznych. Jednakże, konsekwencje związane z tym schorzeniem mogą znacząco wpływać na jakość życia, prowadząc do poważnych komplikacji zdrowotnych. Dlatego niezwykle istotne jest wczesne rozpoznanie symptomów, co sprzyja właściwej diagnostyce oraz leczeniu. Dzięki temu można ograniczyć ryzyko pojawienia się dalszych problemów zdrowotnych. Jeśli zauważysz jakiekolwiek objawy, nie zwlekaj i zgłoś się do lekarza, który dokładnie oceni stan twojego serca i dostosuje terapię. Pamiętaj, zdrowie serca ma kluczowe znaczenie.
Jak kardiomiopatia z niescalenia wpływa na serce?

Kardiomiopatia z niescalenia (LVNC) ma istotny wpływ na funkcjonowanie serca, prowadząc do znaczących problemów zdrowotnych. Głównym objawem tej choroby jest zmniejszona kurczliwość serca, co utrudnia efektywne pompowanie krwi. Hipertrabekulacja lewej komory sprawia, że serce staje się powiększone, co z kolei zwiększa ryzyko wystąpienia niewydolności serca. Osoby dotknięte LVNC często skarżą się na:
- dusznica,
- chroniczne zmęczenie,
- obrzęki,
które są wynikiem osłabionej funkcji serca. Zmiany w strukturze komory mogą prowadzić do poważnych zaburzeń rytmu, w tym arytmii komorowych i migotania przedsionków. Dlatego regularne monitorowanie stanu zdrowia pacjentów jest kluczowe, a w razie potrzeby konieczne może być wprowadzenie odpowiedniego leczenia farmakologicznego. Długotrwały rozwój kardiomiopatii z niescalenia może skutkować poważnymi powikłaniami, w tym przewlekłą niewydolnością serca. Taki stan często wymaga bardziej intensywnej interwencji medycznej, a w skrajnych przypadkach rozważenia transplantacji serca. Zrozumienie wpływu LVNC na sercową wydolność pozwala efektywnie zarządzać tym schorzeniem i minimalizować ryzyko poważnych problemów zdrowotnych.
Jakie są główne powikłania kardiomiopatii z niescalenia?
Kardiomiopatia z niescalenia wiąże się z poważnymi komplikacjami, w tym niewydolnością serca, która utrudnia efektywne pompowanie krwi. To z kolei prowadzi do ogólnego osłabienia organizmu. Osoby cierpiące na LVNC mogą również borykać się z różnymi zaburzeniami rytmu serca, takimi jak:
- arytmie komorowe,
- które stanowią poważne zagrożenie dla życia.
W przypadku braku odpowiedniego leczenia ryzyko nagłego zgonu sercowego znacznie wzrasta. Co więcej, choroba zwiększa szansę na wystąpienie zakrzepów krwi, co może skutkować udarami mózgu lub zatorowością obwodową. Zakrzepy zazwyczaj rozwijają się w sercu wskutek nieprawidłowego przepływu krwi. Dlatego systematyczne monitorowanie zdrowia pacjentów z kardiomiopatią jest niezwykle istotne. Umożliwia to wczesne rozpoznanie oraz zapobieżenie poważnym problemom zdrowotnym. Stosowanie właściwej terapii oraz inicjatyw profilaktycznych może znacząco obniżyć ryzyko wystąpienia tych powikłań, co z kolei sprzyja poprawie jakości życia pacjentów.
Jak ocenia się ryzyko powikłań związanych z kardiomiopatią z niescalenia?
Ocena ryzyka powikłań związanych z kardiomiopatią z niescalenia (LVNC) to zadanie wymagające dużej uwagi. Kluczowe jest uwzględnienie różnorodnych czynników, które mogą wpływać na stan pacjenta. Wśród najważniejszych metod znajdują się:
- badania obrazowe,
- echokardiografia,
- kardiologiczny rezonans magnetyczny (CMR),
- elektrokardiogram (EKG).
Te metody dostarczają istotnych informacji. Poziom NT-proBNP, który pokazuje obciążenie serca, jest kolejnym ważnym wskaźnikiem ryzyka. Objawy kliniczne, takie jak:
- niewydolność serca,
- migotanie przedsionków.
również wpływają na całościową ocenę sytuacji. Dodatkowo, historia choroby pacjenta odgrywa kluczową rolę – przebyte migotania, epizody zakrzepowo-zatorowe oraz rodzinne przypadki nagłego zgonu sercowego mogą znacząco zmieniać prognozy.
Pacjenci z LVNC są narażeni na szereg poważnych komplikacji zdrowotnych, w tym:
- wyższe ryzyko arytmii komorowych,
- końcowa niewydolność serca.
Te schorzenia mogą mieć istotny wpływ na jakość życia tych osób. Dlatego tak ważne jest:
- regularne monitorowanie zdrowia,
- szybka diagnoza,
- adekwatne leczenie.
Odpowiednia opieka i ocena ryzyka pomagają zredukować szansę poważnych komplikacji, w tym ryzyko zgonu sercowego. Właściwe podejście do problemu powinno być nieodłącznym elementem opieki nad pacjentami z LVNC.
Jak wygląda diagnostyka kardiomiopatii z niescalenia?
Diagnostyka kardiomiopatii z niescalenia (LVNC) opiera się na precyzyjnych kryteriach, które umożliwiają dokładną ocenę stanu serca. W tym kontekście, echokardiografia i kardiologiczny rezonans magnetyczny (CMR) odgrywają niezwykle ważną rolę. Istotne wytyczne, jak kryteria Jenni, Petersena i Jacquiera, pomagają w ocenie beleczkowania lewej komory, które jest charakterystyczne dla LVNC.
Dzięki echokardiografii można przeprowadzać analizę struktury serca, co pozwala na wychwycenie ewentualnych nieprawidłowości mogących wskazywać na kardiomiopatię z niescalenia. To nieinwazyjne badanie jest bardzo efektywne w identyfikowaniu hipertrabekulacji. Z kolei CMR dostarcza szczegółowych obrazów oraz informacji na temat funkcjonowania serca, co pozwala lepiej zrozumieć złożoność LVNC.
Ważne jest także wykluczenie innych przyczyn nadmiernego beleczkowania, takich jak:
- arytmogenna kardiomiopatia prawej komory (ARVC),
- przeszkodowa kardiomiopatia.
Specjalista powinien zalecać dodatkowe badania, które pomogą w ustaleniu precyzyjnej diagnozy oraz zaplanowaniu skutecznego leczenia. Regularne monitorowanie zdrowia pacjenta oraz dostępność różnorodnych technik obrazowania są kluczowe dla efektywnej diagnostyki i zarządzania tym schorzeniem.
Jakie badania są stosowane w diagnostyce kardiomiopatii z niescalenia?
W diagnostyce kardiomiopatii z niescalenia (LVNC) kluczowe jest wykorzystanie różnorodnych badań, które pozwalają na szczegółową ocenę funkcjonowania serca. Do podstawowych metod diagnostycznych należą:
- Echokardiografia, w tym echokardiografia przezklatkowa, umożliwia analizę beleczkowania lewej komory oraz ogólną kondycję serca,
- Kardiologiczny rezonans magnetyczny (CMR), który dostarcza dokładnych informacji na temat morfologii serca oraz funkcji lewej komory,
- Elektrokardiogram (EKG), będący narzędziem do oceny ewentualnych zaburzeń rytmu serca,
- Analizowanie poziomu NT-proBNP w testach laboratoryjnych dostarcza cennych informacji na temat obciążenia serca i ryzyka niewydolności,
- Badania genetyczne, które umożliwiają identyfikację mutacji przyczyniających się do kardiomiopatii.
Łączne zastosowanie powyższych metod znacząco zwiększa szanse na wczesne wykrycie kardiomiopatii z niescalenia, co stwarza możliwość podjęcia odpowiednich działań medycznych.
Jakie techniki obrazowania są wykorzystywane w diagnostyce kardiomiopatii z niescalenia?
W diagnostyce kardiomiopatii z niescalenia (LVNC) kluczową rolę odgrywają różne techniki obrazowania, w tym:
- echokardiografia – najczęściej wykorzystywana metoda, pozwala na ocenę struktury lewej komory, grubości ścian sercowych oraz całościowej funkcji skurczowej,
- kardiologiczny rezonans magnetyczny (CMR) – oferuje bardziej szczegółowy wgląd w morfologię serca, precyzyjnie określając stopień beleczkowania i identyfikując ewentualne blizny w mięśniu sercowym.
CMR jest szczególnie przydatny w bardziej skomplikowanych przypadkach, gdzie wyniki echokardiografii mogą okazać się niewystarczające. Warto zauważyć, że obydwie metody są komplementarne i ich wspólne stosowanie daje bardziej pełny obraz kondycji serca pacjenta.
W diagnostyce LVNC nie można również zapominać o innych badaniach, takich jak:
- elektrokardiogram (EKG) – który ocenia rytm serca,
- testy laboratoryjne – wspierają całościową ocenę stanu zdrowia pacjenta.
Takie zintegrowane podejście do diagnostyki znacznie zwiększa szanse na wczesne wykrycie choroby oraz skuteczne wdrożenie leczenia.
Co to jest echokardiografia w kontekście kardiomiopatii z niescalenia?
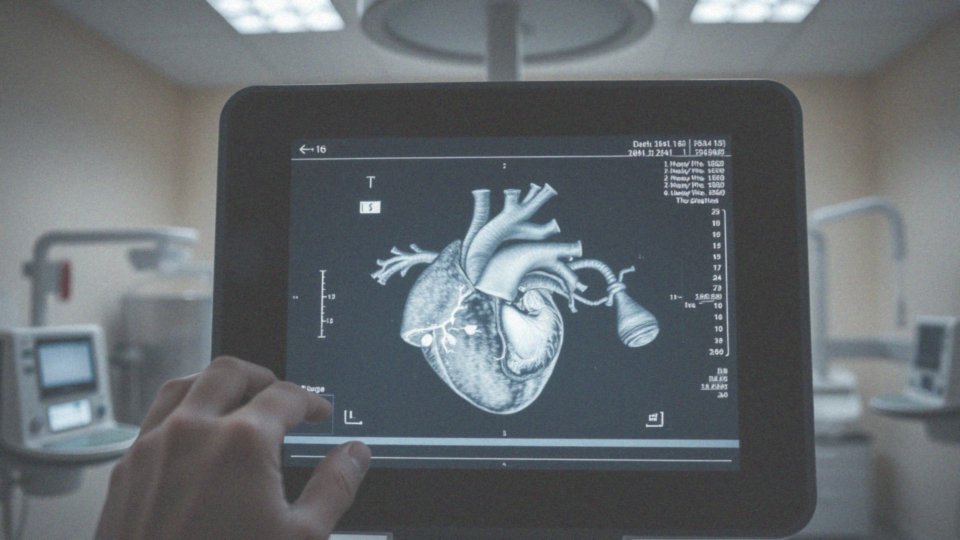
Echokardiografia, szczególnie ta przeprowadzana przez klatkę piersiową, stanowi kluczowy element w diagnosowaniu kardiomiopatii z niescalenia (LVNC). Dzięki temu nieinwazyjnemu badaniu możemy dokładnie ocenić zarówno strukturę, jak i funkcję serca, co pozwala na identyfikację charakterystycznych cech tej dolegliwości.
W trakcie procedury skupiamy się na:
- beleczkowaniu lewej komory,
- grubości ścian serca,
- frakcji wyrzutowej.
Te elementy dostarczają cennych informacji odnośnie do wydolności tego organu. Dodatkowo, echokardiografia umożliwia wykrycie wad serca oraz wszelkich nieprawidłowości, takich jak hipertrabekulacja. Regularne badania echokardiograficzne są niezwykle istotne, ponieważ umożliwiają śledzenie postępu choroby oraz ocenę skuteczności zastosowanego leczenia. Z perspektywy diagnostycznej i prognostycznej, badanie to odgrywa istotną rolę w podejmowaniu decyzji terapeutycznych.
Jakie są dostępne metody leczenia kardiomiopatii z niescalenia?
Leczenie kardiomiopatii z niescalenia (LVNC) skupia się na łagodzeniu objawów, takich jak niewydolność serca i zaburzenia rytmu. W farmakoterapii najczęściej wykorzystuje się:
- inhibitory ACE,
- beta-blokery,
- diuretyki,
które skutecznie regulują ciśnienie krwi oraz zmniejszają obciążenie serca. Równocześnie, leki antyarytmiczne są niezwykle istotne, ponieważ pomagają w stabilizacji rytmu serca, a LVNC powoduje wyższe ryzyko wystąpienia poważnych arytmii. W przypadkach, gdzie ryzyko dla życia pacjenta jest najwyższe, lekarze mogą zalecić bardziej inwazyjne procedury. Przykładowo:
- ablacja zaburzeń rytmu serca,
- wszczepienie kardiowertera-defibrylatora (ICD).
Urządzenie to monitoruje rytm serca i automatycznie interweniuje w przypadku wykrycia nieprawidłowości. Kluczowym elementem leczenia LVNC jest również profilaktyka przeciwzakrzepowa, która ma na celu zminimalizowanie ryzyka udarów mózgu spowodowanych zatorami. W tym kontekście:
- stosowanie warfaryny,
- nowoczesne doustne antykoagulanty (NOAC).
Pomagają zapobiegać zakrzepom związanym z nieprawidłowym przepływem krwi przez serce. W bardziej zaawansowanych stadiach choroby, gdy inne terapie nie przynoszą oczekiwanych efektów, można rozważyć przeszczep serca. Istnieją także sytuacje, gdzie w celu poprawy wydolności skurczowej serca wskazana jest terapia resynchronizująca serca (CRT). Takie zintegrowane podejście do terapii pozwala na elastyczne dostosowanie leczenia do indywidualnych potrzeb pacjenta oraz postępu choroby. Odpowiednio dobrane metody terapeutyczne mają kluczowe znaczenie dla jakości życia osób z kardiomiopatią z niescalenia.
Jakie są zalecenia dotyczące profilaktyki przeciwzakrzepowej u pacjentów z kardiomiopatią z niescalenia?
Pacjenci cierpiący na kardiomiopatię z niescalenia (LVNC) stają przed zwiększonym ryzykiem wystąpienia zakrzepów. Dlatego profilaktyka trombocytowa odgrywa kluczową rolę w ich leczeniu. Warto rozważyć użycie leków przeciwzakrzepowych, takich jak:
- warfaryna,
- nowoczesne doustne antykoagulanty (NOAC).
To szczególnie istotne w przypadku osób z:
- migotaniem przedsionków,
- zaawansowaną niewydolnością serca,
- obecnością skrzeplin w jamach serca.
Wprowadzenie terapii przeciwzakrzepowej powinno być starannie dostosowane do potrzeb każdego pacjenta, opierając się na dokładnej ocenie ryzyka. Niezwykle istotne jest, aby uwzględnić zarówno potencjalne korzyści, jak i zagrożenia związane z tym leczeniem. Dodatkowo, z uwagi na możliwość poważnych arytmii, regularne monitorowanie stanu zdrowia pacjentów jest niezbędne. Wczesne interwencje oraz optymalizacja całej terapii mogą znacząco poprawić jakość życia osób z LVNC, co jednocześnie przyczynia się do zmniejszenia ryzyka ciężkich komplikacji zdrowotnych.
Jakie jest rokowanie w przypadku kardiomiopatii z niescalenia?
Rokowanie w kontekście kardiomiopatii z niescalenia (LVNC) jest zróżnicowane i zależy od wielu czynników. Istotne są przede wszystkim:
- stopień zaawansowania schorzenia,
- ewentualne powikłania, takie jak niewydolność serca, zaburzenia rytmu czy zatory.
U niektórych pacjentów choroba postępuje stabilnie, co pozwala im na dłuższe cieszenie się dobrym zdrowiem. Z drugiej strony, w innych przypadkach może nastąpić szybkie pogorszenie stanu, które czasami prowadzi do potrzeby przeszczepu serca. Co więcej, osoby z LVNC są bardziej narażone na nagłe zgony sercowe w porównaniu do ogólnej populacji, co uwypukla znaczenie stałego monitorowania ich stanu zdrowia.
Również reakcja na leczenie ma wpływ na przyszłość pacjentów. Ci, którzy dobrze odpowiadają na farmakoterapię, mogą liczyć na bardziej optymistyczne rokowania. W przypadku odkrycia specyficznych mutacji genetycznych, przebieg choroby staje się jeszcze bardziej skomplikowany. Dlatego nawiązanie bliskiej współpracy z kardiologiem oraz regularne kontrole są niezbędne w tym procesie, ponieważ mogą znacznie zwiększyć szanse na pozytywne rokowanie.

